Resumen
Introducción
La endometriosis tiene una prevalencia de aproximadamente 10 a 15 % de las mujeres en edad reproductiva, pero es oportuno aclarar que puede aparecer en niñas premenárquicas en mujeres postmenopáusicas y aún se han registrado casos en varones. Es una enfermedad crónica; inflamatoria en mujeres en las cuales el tejido parecido al endometrio se encuentra en sitios fuera del útero, principalmente en la zona pélvica, que incluye ovarios, ligamentos y superficie peritoneal, así como el intestino y la vejiga. Y en casos excepcionales se han encontrado en lugares como pulmones, diafragma y otros órganos.
Tiene una presentación heterogénea: desde lesiones peritoneales superficiales (endometriosis superficial) hasta endometriosis endometriosis profunda.
La confirmación histológica de las lesiones extirpadas (recomendable) se hace por el hallazgo de glándulas endometriales y estroma.
Signos y síntomas
Dolor y sintomatología asociada. La endometriosis no tiene síntomas específicos; las mujeres pueden ser asintomáticas, o presentar un solo síntoma, o con una combinación de síntomas de dolor de intensidad variable, común a muchas condiciones.
La endometriosis se asocia con:
- dismenorrea
- dolor abdominal cíclico o no cíclico
- dolor pélvico durante o después del coito (dispareunia profunda)
- alteraciones del ritmo intestinal
- hematoquezia (en particular perimenstrual)
- disuria recurrente, acompañada o no de macrohematuria cíclica
- el antecedente de haber recibido múltiples ciclos de antibiótico a pesar de los urocultivos negativos
- síndrome de cistitis intersticial
La endometriosis diafragmática puede manifestarse por dolor en el pecho y el hombro, y la ubicada en la región ileocecal o periapendicular, por dolor abdominal, náuseas, vómitos y diarrea. Suele haber síntomas de fatiga crónica (a menudo desestimados) pero se desconoce su mecanismo.
No se ha comprobado una correlación entre la intensidad del dolor y la extensión y ubicación de las lesiones. De hecho, el tratamiento médico y quirúrgico consigue el cese completo de los síntomas, lo que sugiere la complejidad del síntoma.
Por otro lado, también habría cambios cerebrales en los mecanismos de sensibilización central, modificaciones dentro del sistema nervioso autónomo y alteraciones en el comportamiento y respuesta central a la estimulación nociva.
Sin embargo, todavía no se sabe si el diagnóstico y tratamiento precoz (por ej., durante la adolescencia, cuando las lesiones son superficiales y no tan graves) pueden proporcionar un beneficio a largo plazo.
Problemas de fertilidad
Casi el 30-50% de las mujeres con endometriosis tienen problemas de fertilidad. En presencia de esterilidad, particularmente en las mujeres que presentan síntomas de dolor, una de las causas posibles es la endometriosis, aunque aún no se conoce el mecanismo.
Las adherencias extensas asociadas a la endometriosis pueden provocar una alteración de la anatomía pélvica que obstaculiza mecánicamente la fertilización. Sin embargo, los procesos moleculares son menos claro y los cambios estructurales en la pelvis no explican la mayor incidencia de abortos involuntarios y complicaciones obstétricas en estas pacientes.
Se cree que la endometriosis tiene un efecto perjudicial sobre la calidad de los ovocitos. La endometriosis puede impartir un efecto tóxico directo sobre la corteza ovárica, o los ovarios pueden dañarse como resultado de una cirugía de ovario, las pueden reducir los niveles postoperatorios de la hormona Mülleriana, involucrada en la maduración del folículo.
Mecanismos y fisiopatología
El origen y fisiopatología exactas de la endometriosis se desconocen. Las principales hipótesis sobre los orígenes de las células endometriales en sitios ectópicos son la menstruación retrógrada, la metaplasia del celoma, la diseminación metastásica vascular y linfática y el sangrado uterino neonatal.
Sin embargo, se necesitan otros factores para promover la supervivencia y proliferación celular y, la formación y mantenimiento de las lesiones, incluida la alteración de la inmunidad, la promoción de angiogénesis, las influencias hormonales complejas localizadas y los factores genéticos.
Genética
La endometriosis es una enfermedad compleja probablemente causada por las interacciones de muchos factores genéticos y ambientales, cada uno con escasos efectos individuales sobre el riesgo.
Desde la década de 1950 se ha observado la agregación de casos de endometriosis intrafamiliares, mientras que su mayor prevalencia en las mujeres emparentadas vs. las no emparentadas sugiere fuertemente la presencia de factores genéticos (hereditarios) predisponentes.
Hasta el momento se ha identificado la implicancia de los cromosomas como sitio de variantes raras que conducen la endometriosis familiar, pero las variantes aún no han sido identificadas.
Histogénesis
- Menstruación retrógrada. La hipótesis más aceptada, al menos para la endometriosis peritoneal, data de 1927, y sostiene que los fragmentos de tejido endometrial menstrual, que contiene glándulas y estroma endometriales viables, alcanzan la cavidad peritoneal por expulsión retrógrada, a través de las trompas de Falopio, donde se adhieren al mesotelio subyacente y lo invaden. Esta hipótesis está avalada por la evidencia epidemiológica, que muestra un riesgo mayor de endometriosis cuando la “exposición” a la menstruación es mayor, (hipermenorrea, polimenorrea, aumento de la prevalencia en mujeres con obstrucción del flujo de salida del tracto Mülleriano) y por la asimetría en la ubicación anatómica de las lesiones. De hecho, las características anatómicas de la parte superior del abdomen y la propagación de los fragmentos endometriales provenientes del flujo peritoneal en el sentido de las agujas del reloj pueden explicar la mayor prevalencia de las lesiones del lado izquierdo. El hecho de que la menstruación retrógrada esté casi omnipresente y que la prevalencia de endometriosis sea solo de casi el 10% indica que probablemente sean muchos los factores que contribuyen a la condición. Se requiere más investigación para conocer cómo los fragmentos regurgitados aumentan la probabilidad de enfermedad, cómo influye la expresión y regulación génica y de qué manera estas funciones dependen de las células situadas en sitios ectópicos.
- Metaplasia celómica. Otra hipótesis es que la endometriosis surge de la metaplasia del celoma transdiferenciada del mesotelio. Actualmente, se cree que este proceso implica la reprogramación de las células madre mesenquimales multipotentes, derivadas de la médula ósea las que en sitios ectópicos pueden diferenciarse en endometriales. Se cree que la metaplasia da origen a casos raros, en los que la endometriosis es exatrapélvica, incluidos los ganglios linfáticos abdominales, pulmones, cerebro, extremidades y cavidad nasal. Muy raramente se ha observado endometriosis en hombres, lo que también es compatible con esta hipótesis.
- Metástasis linfática y vascular. Esta hipótesis establece que las células endometriales y los fragmentos de tejido se trasladan desde la cavidad uterina a través de los canales linfáticos y venas hasta colonizar en sitios ectópicos distantes. Esta hipótesis describe mejor la rara ocurrencia de endometriosis extrapélvica, y es compatible por la evidencia de émbolos de células endometriales en los ganglios linfáticos centinela.
- Sangrado uterino neonatal. Una teoría más reciente sugiere que la endometriosis se origina en las células madre o progenitoras, potencialmente presentes en el sangrado uterino retrógrado neonatal, que ocurre como resultado de la desaparición de las hormonas esteroides placentarias enseguida del parto.
Establecimiento y mantenimiento de las lesiones ectópicas
Después de la ‘siembra’ de células endometriales (o de la transformación metaplásica en esas células) se requieren procesos que permitan la formación de las lesiones endometriósicas, como la fijación a la superficie peritoneal y su posterior penetración (en casos de menstruación retrógrada); la proliferación e invasión celular localizada; la angiogénesis y, la neurogénesis y la inflamación, que son posibles causas de dolor.
El microambiente tisular controla estos fenómenos, y su regulación está influenciada por una variedad de factores celulares y hormonales, entre las cuales, las más estudiadas son las hormonas ováricas, cuya mayor investigación poder ampliar el panorama terapéutico.
Diagnóstico
Imágenes. Las más usadas son la ecografía (abdominal o transvaginal) y la Resonancia Magnética Nuclear.
En manos de un operador experimentado, la ecografía tiene una elevada sensibilidad (91%) y especificidad (98%) para detectar la endometriosis profunda
La ecografía no es útil para identificar las lesiones endometriales peritoneales debido a su pequeño tamaño. En su lugar, el uso de marcadores dinámicos de las adherencias asociadas a la endometriosis, como la inmovilidad de los órganos pélvicos durante la ecografía transvaginal (signo deslizante negativo), pueden indicar la enfermedad, pero no son confiables y requieren de un operador muy experimentado.
Laparoscopia. La cirugía laparoscópica sigue siendo el estándar de oro para identificar y excluir la endometriosis pélvica. Sin embargo, puede ser altamente dependiente del operador. Las guías actuales recomiendan la evaluación estandarizada del abdomen y la pelvis. Una laparoscopia negativa realizada por un cirujano experimentado y meticuloso es muy sensible y en general debería tranquilizar a la paciente sobre la ausencia de lesiones endometriósicas.
Sin embargo, dos estudios demostraron que en el 6% de las mujeres mostraron lesiones endometriósicas en las muestras de biopsia peritoneal tomadas del peritoneo con aspecto sano en la laparoscopia. Un pequeño estudio de 45 mujeres con o sin dolor pélvico mostró que el uso intraoperatorio de azul de metileno intraperitoneal puede ayudar a visualizar lesiones peritoneales sutiles que de otro modo son invisibles.
Actualmente se están probando otras longitudes de onda lumínica para la laparoscopia. Lo ideal es que la endometriosis identificada visualmente sea confirmada por la histología.
Tratamiento
Cuando el objetivo principal es mejorar la fertilidad, no se recomienda el tratamiento médico, porque todos los medicamentos actuales utilizados para la endometriosis son hormonales e inhiben la ovulación. Por el contrario, si el problema principal es el dolor, el tratamiento médico es beneficioso, aunque la cirugía también podría estar indicada para ciertas pacientes.
La endometriosis es considerada una enfermedad prolongada, cuya historia natural es desconocida, y puede requerir un manejo a largo plazo, dependiendo de la edad de la paciente, el perfil de los síntomas y el deseo de fertilidad.
Dolor
Los implantes endometriósicos suelen asociarse a fibrosis y distorsión mecánica de las estructuras adyacentes. La endometriosis también induce el crecimiento de fibras nerviosas en la lesión, lo que podría influir en la actividad de las neuronas de todo el sistema nervioso central.
Sin embargo, en mujeres con dolor pélvico persistente, la endometriosis mínima también podría ser una coincidencia y no la causa. El dolor asociado a endometriosis puede tratarse con un enfoque médico o quirúrgico.
- Tratamiento médico. Como la endometriosis es una enfermedad estrógeno dependiente, el tratamiento médico tiene la finalidad de conseguir un medio hipoestrogénico o hiperprogestagénico. Sin embargo, no erradica la enfermedad y comúnmente, las lesiones y los síntomas reaparecen al suspender la terapia. La elección del tratamiento depende de su efectividad, efectos adversos, seguridad a largo plazo, costos y disponibilidad. Los ACO contienen estrógeno y progestina, lo que induce la inhibición central de la secreción de gonadotrofina y la ovulación, y reducen la secreción de estrógeno ovárico. Estas hormonas pueden establecer un medio ambiente hiperprogestagénico e inducir la decidualización y posterior atrofia del endometrio ectópico. La evidencia respalda su eficacia para el dolor asociado a la endometriosis, y actualmente se recetan como tratamiento de primera elección para el tratamiento prolongado, aunque en la endometriosis son usados sin licencia. Los comprimidos de progestina sola inducen la atrofia de los implantes endometriales. El acetato de medroxiprogesterona, el acetato de noretisterona 2 están respaldados por evidencia y se recetan comúnmente para las mujeres con contraindicaciones de los ACO, o como tratamiento de primera línea. Los dispositivos intrauterinos liberadores de levonorgestrel también son efectivos para reducir la dismenorrea. Los agonistas de la GnRH que se administran en forma continua para suprimir la función pituitaria generan un medio ambiente hipoestrogénico y son muy efectivos contra el dolor. Sin embargo, los efectos adversos incluyen la desmineralización ósea y síntomas vasomotores, como sofocos y sudores nocturnos. La terapia hormonal suele ir acompañada de analgesia directa con AINE, paracetamol (acetaminofeno) o varios opioides. Se están investigando otros fármacos como los inhibidores de la aromatasa, los moduladores selectivos de la progesterona (o del estrógeno), y agentes antiangiogénicos.
- Cirugía. La cirugía para la endometriosis tiene como objetivo eliminar destruir todas las lesiones visibles y restaurar la anatomía; el efecto sobre el dolor suele ser satisfactorio, aunque los síntomas pueden reaparecer después de la cirugía. Por consiguiente, los beneficios y los riesgos de complicaciones y recurrencia deben estar equilibrados. En general, se prefiere la cirugía conservadora (resección de las lesiones sin extirpación de los ovarios y el útero) ya que la mayoría de las mujeres con endometriosis desean retener la posibilidad de concebir. La endometriosis peritoneal y el endometrioma pueden eliminarse en forma segura, con un beneficio considerable, ya que mejora la fertilidad y alivia del dolor. También es efectiva la escisión de la endometriosis profunda que involucra al ligamento uterosacro, la vejiga o la vagina, pero los procedimientos son complejos y se acompañan de mayores tasas de complicaciones, particularmente cuando se hace la resección intestinal concomitante. La endometriosis profunda que causa obstrucción intestinal o ureteral requiere resección y/o anastomosis, ya que el tratamiento médico es ineficaz debido a la fibrosis irreversible; en estos pacientes se debe considerar un enfoque multidisciplinario, con cirugía colorrectal y urológica. A pesar de los efectos temporalmente satisfactorios de la cirugía, la enfermedad y los síntomas pueden reaparecer después de la misma, aunque la recurrencia de los síntomas no siempre implica la recurrencia de la enfermedad. Por consiguiente, para limitar la recurrencia después de la cirugía conservadora es muy importante el tratamiento médico. Se debe considerar el uso de ACO o progestinas a largo plazo, de preferencia hasta que se desee la concepción.
Esterilidad
La endometriosis pélvica extensa puede causar distorsión anatómica en forma mecánica, lo que potencialmente daña el recorrido del ovocito por las trompas de Falopio. Asimismo, el efecto bioquímico que puede causar puede ser perjudicial para la calidad del ovocito o la receptividad endometrial, pero es un proceso poco claro.
Las opciones terapéuticas para mujeres que intentan concebir son: la actitud expectante, la cirugía o, las técnicas de reproducción asistida (TAR). Como se dijo, el uso de hormonas, uno de los pilares del tratamiento del dolor asociado a la endometriosis, está contraindicado en mujeres que intentan concebir.
Conducta expectante. En las mujeres con esterilidad sin dolor pélvico notable y con parámetros de fertilidad basales normales, es posible el manejo expectante, en especial para las pacientes jóvenes con solo un período de esterilidad corto.
En las pacientes mayores, en particular aquellas en quienes la evaluación sugiere una enfermedad más extensa que está provocando una distorsión anatómica, puede ser beneficioso reducir el tiempo de conducta expectante y considerar la fertilización por TRA y/o la cirugía.
Cirugía. La cirugía tiene el objetivo de eliminar el tejido endometriósico, normalizar o mejorar la anatomía y eliminar las lesiones que contribuyen a un medio inflamatorio desfavorable en la pelvis y, potencialmente aumentar la fertilidad. Idealmente, la cirugía debe ser realizada por especialistas en esterilidad, en centros especializados.
Sin embargo, la cirugía puede no corregir por completo la distorsión anatómica y los insultos bioquímicos, e incluso podría afectar negativamente la fertilidad, al afectar la función ovárica (disminución de la reserva ovárica) o provocar otras adhesiones. Antes de considerar la cirugía se deben equilibrar la relación daño/beneficio. Las modalidades terapéuticas alternativas (como TAR) deben ser discutidas con la paciente.
En la en etapa I/II de AFS/ASRM, la cirugía laparoscópica (ablación o resección de la endometriosis) aumenta significativamente las tasas de embarazo espontáneo en comparación con la laparoscopia diagnóstica.
Debido al escaso aumento de las tasas de embarazo luego de la cirugía (subió del 18 al 26%), podría especularse si se justifican sus costos y riesgos, especialmente si se considera que un único intento de TAR (Tratamiento Asistido de Reproducción) suele generar una tasa de éxito similar.
Por lo tanto, aunque hay evidencia objetiva de que la cirugía es mejor que ningún tratamiento, no siempre es la mejor opción para mejorar la fertilidad en las pacientes con endometriosis en estadios I/II de AFS/ASRM. En cuanto al estadio IV, no hay estudios aleatorizados y el beneficio obtenido es menor que en las pacientes en grado II.
Por lo tanto en estas pacientes se deben considerar terapias alternativas como TAR, a menos que tengan dolor severo, un endometrioma grande (que podría causar la ruptura o limitar la recuperación del ovocito) o sospecha de malignidad.
La resección laparoscópica del endometrioma aumentó la tasa de embarazo espontáneo posterior, con menor tasa de recurrencia de quistes y síntomas de dolor en comparación con la ablación en mujeres que tenían subfertilidad previa documentada.
Este hallazgo indica que en las mujeres con endometrioma que tienen factores de esterilidad identificables, la cirugía aumenta la posibilidad de embarazo espontáneo. No obstante, como posible consecuencia adversa se debe tener en cuenta el compromiso de la reserva ovárica.
En la endometriosis profunda (rectovaginal y vesical y/o intestinal), el beneficio de la cirugía para la esterilidad es controvertido, aunque algunos estudios retrospectivos sugieren un beneficio. Estos posibles beneficios deben compensar el mayor riesgo de complicaciones, especialmente de la cirugía con resección intestinal.
Calidad de vida
Los síntomas asociados con la endometriosis son conocidos por ejercer una carga sustancial en la vida personal y familiar de las mujeres que la padecen. Se ha comprobado menor rendimiento físico, laboral y en otras actividades. Como consecuencia, la endometriosis tiene un efecto socioeconómico sustancial en el individuo y en la sociedad en general.
Se han desarrollado y validado herramientas específicas para evaluar la calidad de vida específica para la endometriosis, como así un diario de dolor relacionado con la endometriosis, que tiene en cuenta la dismenorrea, el dolor pélvico no menstrual, la dispareunia, la actividad sexual, las actividades diarias y el uso de medicamentos de rescate.
Panorama
La endometriosis es una enfermedad enigmática parar la cual todavía existe una amplia gama de preguntas de la investigación para mejorar la vida de las pacientes que aún no ha sido respondida. En la actualidad, sociedades médicas de diferentes países están dedicadas a identificar las preguntas sin respuesta que los pacientes y los médicos coinciden en que son las más importantes.
Se requiere con urgencia el desarrollo y mejoramiento de opciones diagnósticas no invasivas para permitir un tratamiento precoz más efectivo y terapias no hormonales novedosas, con menos efectos adversos y que permitan mantener la posibilidad de concepción.
Todas las terapias actualmente disponibles son hormonales. Aparte de sus efectos adversos, no son opciones viables a largo plazo para las mujeres que desean concebir. En consecuencia, los nuevos tratamientos necesitan centrarse en el alivio de los síntomas, sobre la base de una mejor comprensión de los mecanismos subyacentes el dolor pélvico asociado y la esterilidad .
A pesar de que se están desarrollando tratamientos médicos nuevos, la cirugía seguirá manteniendo su importante papel, en particular para las mujeres en estadios III/IV. Sin embargo, debe haber mayor conciencia de que la cirugía requiere profesionales entrenados y capacitados, para evitar dañar los órganos y tejidos pélvicos, la repetición de las operaciones y los malos resultados.
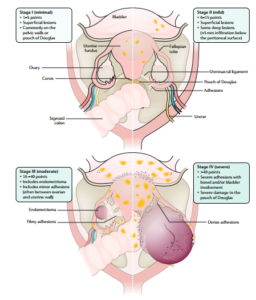
Estadificación de la endometriosis. La AFS y la ASRM estadificaron (puntaje) a la endometriosis según la ubicación, extensión y profundidad de la enfermedad en relación con las estructuras pélvicas. Suelen estar afectados: útero, trompas de Falopio, ovarios, estructuras que incluyen las fosas ováricas, ligamentos úterosacros, tabique rectovaginal, saco de Douglas y pliegue úterovesical. El tamaño de la lesión puede variar desde puntos milimétricos hasta estructuras nodulares de pocos centímetros y quistes ováricos (endometrioma) del tamaño de un pomelo. Estadio I (mínima, 1-5 puntos): pocas manchas endometriales superficiales o adherencias. Estadio II (leve, 6-15 puntos): solo algunas lesiones peritoneales profundas o combinadas con lesiones y películas adherentes. Estadio III (moderado, 16-40 puntos): endometrioma solo o combinado con endometriosis superficial o profunda y/o adherencias densas. Estadio IV (grave,> 40 puntos): a menudo presenta solo el endometrioma ovárico bilateral y/o adherencias densas que obliterar parcial o completamente la pelvis menor. La gravedad de la enfermedad de acuerdo con este sistema no se correlaciona con la gravedad y la ubicación de los síntomas.
Fuente: Intramed. 8/10/2020Autor/a: T. Zondervan, Christian M. Becker, Keaori Koga y colaboradores
Nature Reviews Disease Primersvolume 4, Article number: 9 (2018
Escuchar Audio de Radio Sarandí (Viva la Tarde) a continuación: